Пародонтит: симптомы и лечение
- Симптомы пародонтита
- Причины возникновения
- Классификация заболевания
- Стадии пародонтита
- Диагностика
- Лечение пародонтита
- Профилактика
- Источники
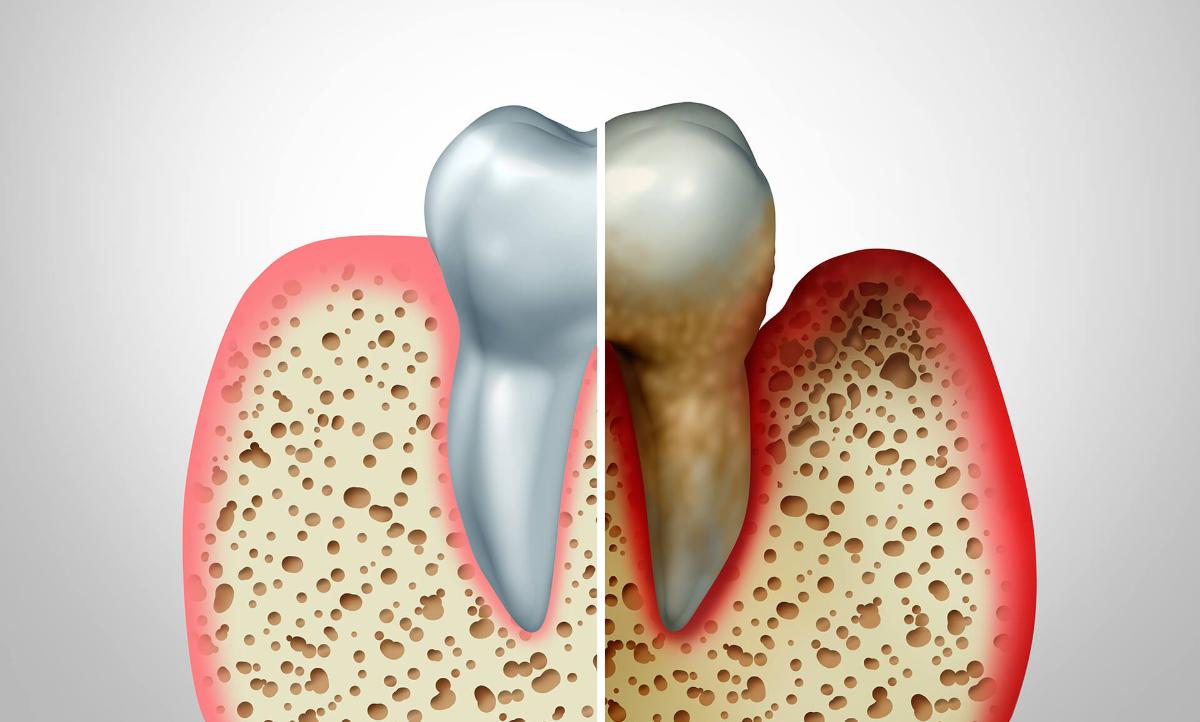
Пародонтит — это воспаление тканей, окружающих и удерживающих зубы в челюсти. Заболевание поражает как твердую, так и мягкую ткань десен. Оно может возникнуть по разным причинам: из-за недостаточной гигиены полости рта, наличия зубного камня, инфекции, травмы и других факторов.
Симптомы пародонтита
Признаками пародонтита зубов являются:
- кровоточивость десен,
- неприятный запах изо рта,
- зуд и болезненность мягких тканей ротовой полости,
- подвижность зубных единиц, их повышенная чувствительность при жевании.
Если запустить заболевание, оно может привести к потере зубов.
Лечение патологии направлено на устранение причин возникновения болезни и предотвращение ее распространения на другие участки челюсти. Для этого используются различные методы: медикаментозная терапия, хирургические вмешательства, ортодонтическое лечение.
Причины возникновения
Следующие факторы могут способствовать развитию заболевания.
- Врожденные особенности строения пародонта, такие как тонкая десна, недостаточный объем и толщина кости.
- Курение, сахарный диабет, другие хронические заболевания, ослабляющие иммунитет.
- Зубной налет и камень.
- Травматический прикус.
- Скученность передних зубов.
- Неправильно полированные или пористые поверхности пломб и протезов, из-за которых происходит накопление зубного налета.
- Скрежетание зубами (бруксизм), которое может повреждать структуру тканей и нарушать кровоснабжение.
- Нарушение состава и свойств слюны, такие как повышенная вязкость и уменьшение ее количества или скорости выделения. Часто возникает как побочное явление при приеме ряда лекарств.
Классификация заболевания
Различают два вида пародонтита: первичный и вторичный.
Первичным считается пародонтит, вызванный бактериальной инфекцией. Он обычно развивается вследствие ослабления иммунитета и нарушения обмена веществ. Симптомами пародонтита, вызванного патогенной микрофлорой, являются кровоточивость десен, неприятный запах изо рта, зуд и болезненность десен.
Вторичным называют болезнь, развивающуюся на фоне уже имеющихся патологий, таких как кариес или гингивит. Симптомы схожи с первичным: кровоточивость десен, боль. Но также добавляются такие признаки как пародонтальные карманы разной глубины и размера, затруднение при жевании и расшатывание зубов.
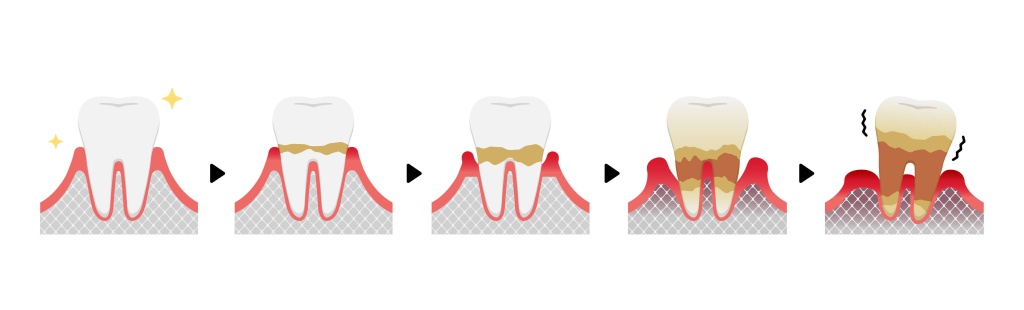
Стадии пародонтита
- Острый пародонтит — характеризуется воспалением пародонта, проявляющимся отечностью, покраснением и болезненностью десны. Возможно образование гнойной жидкости в пародонтальных карманах.
- Хронический пародонтит — характеризуется продолжительным воспалением, сопровождающимся отечностью и покраснением десны, но без явных симптомов обострения.
- Обострение (включая абсцедирование) — возникает на фоне ухудшения общего состояния и характеризуется отечностью, покраснением и болезненностью десны. В этой стадии может образовываться гнойная жидкость в пародонтальных карманах.
- Ремиссия — характеризуется отсутствием симптомов заболевания. Десна имеет бледно-розовый цвет, плотно прилегает к зубам, нет явных признаков воспаления. Оголенные корни зубов и клинические карманы отсутствуют.
По распространенности в ротовой полости патологию делят на:
- Локализованный пародонтит — поражение ограничено несколькими зубами, чаще всего вызвано нависающими краями пломб и коронок, а также скученностью зубов.
- Генерализованный пародонтит — заболеванием охвачены все зубы, что чаще всего вызвано недостаточной гигиеной полости рта.
Выделяют следующие стадии пародонтита
- Легкая стадия — характеризуется периодической кровоточивостью, глубина карманов не превышает 4 мм, на рентгенограммах почти не наблюдаются изменения кости.
- Средняя стадия — сопровождается кровоточивостью десен, глубина пародонтальных карманов составляет от 4 до 6 мм, происходит обнажение корней зубов.
- Тяжелая стадия — характеризуется глубиной карманов более 6 мм, болезненностью десен, затрудненным жеванием, появлением промежутков между зубами и подвижностью зубов.
Терапия для каждого пациента подбирается в зависимости от классификации, стадии и степени пародонтита.
Диагностика
Точный диагноз ставится врачом-стоматологом. Для определения степени заболевания используется рентгенография. Также проводятся лабораторные анализы крови и мочи для выявления возможных инфекций.
При осмотре пациента с подозрением на пародонтит, врач обращает внимание на количество и качество зубных отложений, состояние десен, прикус, состояние уздечек языка и губ, подвижность зубов, наличие и глубину пародонтальных карманов.
В процессе первичного обследования производится проба Шиллера-Писарева, определение индекса гигиены, составление специальной карты — пародонтограммы. В этой карте фиксируются карманы, указывается их глубина и ширина. Собирается анамнез.
Для установления степени тяжести патологии проводится прицельная рентгенография. Метод позволяет точно определить тип костных карманов и измерить их распространенность, ширину и глубину.
Лечение пародонтита
На ранних стадиях заболевания возможно достичь ликвидации воспаления и полного восстановления костной ткани консервативными методами.
В случае средней или тяжелой стадии пародонтита требуется более обширное лечение, которое включает противовоспалительную терапию, направленную на устранение нагноения и снятие воспаления. Часто требуется кюретаж карманов и остеопластические операции для восстановления потерянной кости. Это значительно усложняет и удорожает лечение. Пациент должен находиться под постоянным наблюдением врача и проходить курсы поддерживающей терапии каждые 2-3 месяца.
Лечение пародонтита зависит от степени и стадии патологии и может включать в себя следующие методы:
-
Местное лечение: применение гелей, мазей, растворов для полоскания рта.
-
Антибиотики и противогрибковые средства.
-
Гормональные препараты.
-
Хирургическое лечение, например, лоскутная операция. Она подразумевает разрез и поднятие лоскута десны, под которым стоматолог очищает корневые каналы, а также производит остеопластическую посадку костных тканей. Отрезок ткани, «лоскут», после всех манипуляций устанавливается назад, разрез зашивается.
-
Имплантация зубов — показана при адентии, потере зубных единиц.
При отсутствии зубов и их неправильном расположении требуется комплексный и системный подход к лечению, который включает согласованную работу целой команды специалистов: пародонтолога, терапевта, хирурга, имплантолога, ортопеда и ортодонта.
Профилактика
Поскольку причиной заболевания являются микроорганизмы, помогает предотвратить развитие пародонтита тщательная повседневная домашняя гигиена полости рта. Здоровье зубов и десен во много зависит от качества и регулярности удаления микробного налета.
Однако, по данным ряда исследований до 92% человек неправильно и недостаточно тщательно чистят свои зубы. Для достижения полноценной очистки, необходимо использовать правильную технику: щетку располагать под углом 45 градусов к оси зуба со стороны щеки и губ, выполнять движения от десны к зубам, чтобы щетинки частично проникали в десневую бороздку и межзубные пространства.
Ту же самую технику следует применять при чистке язычной поверхности зубов. Жевательную поверхность зубов рекомендуется очищать от остатков пищи движениями вперед-назад. Для гигиены последних моляров (зубов в глубине рта) рекомендуется использовать монощетку.
Ни одна обычная щетка не может качественно прочистить пространство между зубами, поэтому рекомендуется нить-флосс или щеточки.
Ирригатор является отличной альтернативой зубной нити. Он не только идеально прочищает струей воды межзубные промежутки, но также укрепляет и массирует десну. В раствор ирригатора можно добавить обеззараживающие составы.
Важно регулярно проходить профессиональную чистку зубов. Например, специальным аппаратом Vector, который быстро, эффективно и безболезненно удаляет налет и камень с зуба.
Источники
- КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛЫ ЛЕЧЕНИЯ) ПРИ ДИАГНОЗЕ ПАРОДОНТИТ. Версия: Клинические рекомендации РФ 2018-2020 (Россия).
- Заболевания пародонта. Под общей редакцией профессора Ореховой Л.Ю.
- «Нехирургическое пародонтологическое лечение» (Ронкати М.).
- «Оптимизация консервативного лечения больных пародонтитом» (Комлева А.С.).
- National Library of Medicine (USA).
- Современные методы лечения пародонтита. С.Н. Гонтарев, И.С. Гонтарева, Р.А. Давтян, Мустафа Ясин, Ю.С. Сумченко. Вестник новых медицинских технологий. Электронное периодическое издание.

Анна Альбертовна Врач-стоматолог, терапевт, пародонтолог
Важно понимать, что лечение пародонтита — это длительный процесс, который требует терпения и настойчивости. Однако правильный подход к лечению позволяет достичь значительного улучшения состояния здоровья полости рта и избежать развития серьезных осложнений, выяснить и устранить причины пародонтита.
Не занимайтесь самодиагностикой и самолечением: это чревато тяжелыми осложнениями, вплоть до воспаления крови и других опасных состояний. Если вы заметили у себя признаки пародонтита, симптомы в виде боли, кровотечения и пр., обратитесь к стоматологу.